Обзор костно-пластических материалов для челюстно-лицевой хирургии и хирургической стоматологии
Дефекты челюстных костей очень распространены и представляют серьезную проблему в стоматологическом лечении и реабилитации.
Дефекты костной ткани челюстно-лицевой области возникают как следствие различных патологических процессов: травматического удаления зубов, агрессивного пародонтита, остеомиелита челюстей, новообразований (доброкачественных, злокачественных и опухолевидных), одонтогенных и неодонтогенных кист, врожденных пороков развития, огнестрельных ранений и др.
Все эти факторы создают крайне неблагоприятные условия для лечения как первичной, так и вторичной адентии, особенно, если методом лечения является дентальная имплантация.
Костные имплантаты являются наиболее широко востребованными в современной челюстно-лицевой хирургии и хирургической стоматологии.
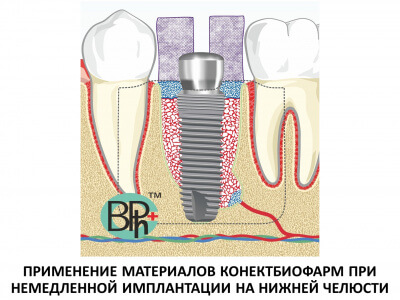
Использование костно-пластических материалов не только улучшило результаты имплантации, а в большинстве случаев сделало возможным применение новых методик, включая методику непосредственной имплантации.
Тем не менее, в настоящее время нет единого мнения исследователей и врачей по преимуществам того или иного костно-пластического материала.
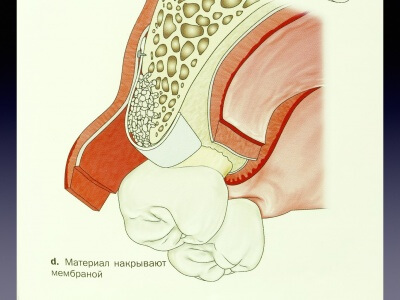
Основным назначением костно-пластических материалов является ускорение физиологического процесса регенерации — репаративного остеогенеза, а также создание условий для регенерации в тех дефектах, где она невозможна в естественных условиях.
Костная ткань является уникальной тканью, в которой даже значительные по протяженности и объему дефекты могут быть полностью восстановлены.
Суть процесса остеоинтеграции
Приживление костно-пластического материала, как и любого имплантированного тела, происходит путем физиологического механизма остеоинтеграции.
Явление остеоинтеграции открыл Branemark в 1952 году, во время гистологических исследований костного мозга.
Данное явление наблюдается на границе имплантата и костной ткани, и описывается как сложный морфофункциональный процесс, в основе которого лежит ряд последовательных тканевых реакций. Эти реакции можно разделить на четыре основных этапа:
-
Гемостаз
-
Воспаление
-
Пролиферация
-
Ремоделирование.
С биологической точки зрения, остеоинтеграция представляет собой природный модифицированный механизм заживления раны.
Этап гемостаза начинается уже через несколько секунд после начала вмешательства:
-
Образуется фибриновый сгусток
-
Высвобождается значительное количество костных морфогенетических белков и биологических ростовых факторов (фактор роста фибробластов FGFR2)
-
Адсорбируются ионы, частицы воды и белки плазмы крови
-
Происходит адгезия тромбоцитов, которые впоследствии активируются и выделяют фактор роста, стимулируют миграцию и пролиферацию клеток костного мозга.
Этап воспаления начинается с дегрануляции тромбоцитов и выделения активных веществ с сосудорасширяющими свойствами, обеспечивающих гиперемию в участке имплантации.
Активация системы комплемента стимулирует образование белков опсонинов.
Далее выделяются нейтрофильные гранулоциты, которые адгезируются к опсонизированному имплантату, вызывают выделение биологически активных веществ и возникновение респираторного взрыва. Под этим подразумевается резкое увеличение потребления кислорода для образования бактерицидных свободных кислородных радикалов, что приводит к резкому снижению pH, гипоксии и местному токсическому действию.
Затяжное течение такого состояния, возникающего при чрезмерном инфицировании раны или грубой хирургической травматизации тканей, может вызвать повреждение паренхиматозных клеток, эндотелиальных клеток сосудов и элементов соединительной ткани, и способствует дальнейшей альтерации ткани. Это оказывает влияние на последующий успех процесса остеоинтеграции.
Впоследствии присоединяются лимфоциты (T-лимфоциты, NK-киллеры, B-лимфоциты), макрофаги, которые завершают фагоцитоз, выделяют факторы роста эндотелия сосудов и хемотаксические вещества, стимулирующие миграцию фибробластов.
Так начинается этап пролиферации, в процессе которого происходит образование фибробластического синцития, ангиогенез (неоваскуляризация) и появление в очаге остеопрогениторных клеток.
Последние стимулируются костными морфогенетическими белками, что приводит к выделению остеопоетина, щелочной фосфатазы и коллагена I типа.
Результатом является образование первичной костной ткани.
Этап ремоделирования завершается образованием полноценной зрелой кости.
Ассортимент костно-пластических материалов для ЧЛХ и стоматологии
Современная медицина располагает достаточно широким ассортиментом природных и синтетических материалов, используемых в остеопластике и остеосинтезе.
По происхождению костно-пластические материалы делятся на четыре группы:
-
Аутогенные материалы (донором являются сам пациент)
-
Аллогенные материалы (донором является другой человек)
-
Ксеногенные материалы (донором является животное)
-
Аллопластические материалы (синтетические или продукты природного происхождения — например, из кораллов, морских водорослей).
По степени проявления индуктивного потенциала костно-пластические материалы подразделяют на остеокондуктивные, остеоиндуктивные и биоинертные.
Остеокондукция — способность имплантированного материала выполнять роль инертного каркаса, необходимого для прорастания сосудов и клеток из костного ложа, привлечения или миграции остеобластов на его поверхность через остаток кровяного сгустка, сформированного вокруг имплантата.
Остеоиндукция — это способность материала трансформировать недифференцированные мезенхимальные клетки в остеобласты, воздействуя на клетки-предшественники, которые стимулируют их пролиферацию и дифференцировку в остеогенных клеток.
Основываясь на классификации Cohen, Тимофеев классифицировал материалы для костной пластики в зависимости от способности участвовать в процессе остеогенеза:
-
Остеоиндуктивные: материалы, которые непосредственно вызывают репаративный остеогенез (к ним относят аутокость и аллотрансплантанты)
-
Остеокондуктивные: материалы, которые играют роль пассивного матрикса для вновь образованной кости (пористый гидроксиапатит, биоактивное стекло)
-
Остеонейтральные: инертные материалы, используемые для заполнения костного пространства, то есть они не являются опорой кости (непористый гидроксиапатит)
-
Материалы, используемые для направленной регенерации костной ткани.
Ellegard и соавторы выделяют еще одну группу костно-пластических материалов, обладающих способностью к «контактному угнетению». Это свойство материалов противодействовать апикальной пролиферации эпителия.
К этой группе относятся различного состава стоматологические мембраны:
-
Нерезорбируемые мембраны
-
Резорбируемые мембраны.
Стоматологические мембраны также классифицируют по происхождению:
-
Природные (коллагеновые, деминерализованная лиофилизированная кость)
-
Синтетические (на основе сульфата кальция, полимерные).
На сегодняшний день, по данным статистики, в мире наиболее популярным методом остеопластики является использование аллогенного материала или аутокости. Другой востребованный костный материал — ксеногенный (бычья кость).
Использование аутогенной кости требует дополнительного оперативного вмешательства.
Забор костной ткани проводят как внеротовым доступом — из крыла подвздошной кости либо трубчатых костей, так и внутриротовым — из подбородка и бугра верхней челюсти.
Аллогенные костные материалы классифицируют на минерализованные и деминерализованные. Они имеют свои преимущества и ограничения.
Преимуществом деминерализованного типа является то, что после декальцинации открывается органическая матрица кости (волокна коллагена) и костные морфогенетические белки. Эти материалы являются почти идеальными костными заменителями, которые приравниваются некоторыми специалистами к «золотому стандарту».
Материалы содержат остеопрогениторные клетки и остеоиндуктивные факторы роста, являясь остовом для формирования новой кости, имеют благоприятную 3D-архитектуру, обеспечивая условия для роста кровеносных сосудов и активного проникновения остеопрогениторных клеток внутрь имплантированного материала.
Однако, «идеальный» на первый взгляд, костный аллогенный или аутогенный материал может вызвать как локальную, так и системную воспалительную реакцию.
Поэтому использование данного метода реально доступно крупным специализированным центрам, где можно проводить тщательную предоперационную диагностику и дальнейшую специфическую профилактическую или лечебную терапию.
Ксеногенные продукты — это костно-пластический материал, полученный из костей животных. Сегодня часто применяют костную ткань свиней и крупного рогатого скота.
Обязательно проводится депротеинизация (очистка) полученной ткани с целью устранения антигенной активности, поскольку наиболее грозным осложнением костной пластики может быть реакция иммунологической несовместимости.
Депротеинизация проводится тремя способами:
-
Высокотемпературная обработка.
-
Низкотемпературная обработка.
-
Очистка ферментами.
Ксеногенные костно-пластические материалы проявляют преимущественно остеокондуктивные свойства, выполняя роль каркаса для новой ткани.
После очистки ксеногенные материалы превращаются в костные минералы.
Аллопластические продукты — это синтетические заменители или продукты органического происхождения, которые являются легкодоступными и не требуют забора кости человека или животного. Эти материалы являются биосовместимыми, антиген-неактивные, неканцерогенными, не вызывают воспалительного ответа.
Аллопластики обладают остеоконндуктивными свойствами, некоторые из них остеоиндуктивные. В участке имплантации резорбируются и замещаются.
Преимуществом данных материалов является рентгеноконтрастность, возможность стерилизации без потери свойств, устойчивость к действию экстремально высоких температур и влажности.
Cинтетические и аллопластические материалы по составу подразделяют на:
-
Неорганические материалы (синтетический гидроксиапатит, трикальцийфосфат, биоактивное стекло, сульфат кальция, карбонат кальция)
-
Органические материалы (полимеры — коллаген, полилактид, полигликолид).
Во время резорбции неорганические материалы, включая синтетический гидроксиапатит, естественным путем метаболизируется и не увеличивают уровня кальция и фосфатов ни в моче, ни в сыворотке крови пациентов.
Требования к костно-пластическим материалам для челюстно-лицевой хирургии и хирургической стоматологии сформировал Frame еще в 1975 году.
Эти требования до сих пор остаются актуальными:
-
Биосовместимость: возможность прикрепления клеток, их пролиферации и дифференцировки
-
Высокий показатель пористости, который обеспечивает достаточный остеокондуктивний эффект
-
Биодеградация, соотносимая со скоростью остеорегенерации
-
Возможность стерилизации материала без изменения качеств
-
Доступность и низкая стоимость.
Костно-пластические материалы, которые обладают остеоиндуктивными свойствами, то есть играют роль носителя биологически активных веществ и остеопрогениторных клеток, дополнительно должны вызывать в области имплантации адекватный воспалительный ответ, защищать инкорпорированный агент и поддерживать его активность.
Luthke-Hermolle сформулировал свои указания по костно-пластическим материалам:
-
Не должны быть канцерогенными и не переносить инфекции
-
Не вызывать некроза тканей вследствие клеточной токсичности
-
Резорбироваться, замещаясь костью за определенный период времени
-
Обеспечивать синхронизацию резорбции с восстановлением кости
-
Стимулировать регенерацию тканей пародонта
-
Не должны вызывать реакции на инородное тело
-
Должны подвергаться стерилизации без потери качества
-
Производство и себестоимость не должны быть чрезмерно дорогими
-
Условия хранения должны быть простыми, а срок хранения длительным
-
Клиническое применение должно быть простым.
Остеоматрикс - обоснованный выбор
На основании вышеперечисленных требований можно утверждать, что ксеногенный костно-пластический материал для ЧЛХ и хирургической стоматологии Остеоматрикс производства компании «Конектбиофарм» отвечает всем требованиям по Frame и Luthke-Hermolle.
Материал обладает высокими остеокондуктивные и остеоиндуктивные свойствами, не является иммуногенным и хорошо переносится больными. Для него характерна высокая биосовместимость и биоинтеграция с костной тканью.
Высокий показатель пористости «Остеоматрикс» обеспечивает быстрое прорастание жизненно важных структур костной ткани, ускоряя выздоровление.
Благодаря совершенным технологиям обработки материал полностью безопасен в плане потенциально передачи инфекционных агентов, не канцерогенный и не вызывает некроз тканей в результате клеточной токсичности.
«Остеоматрикс» получают из костей крупного рогатого скота, благодаря чем материал получается широко доступным и имеет конкурентную стоимость.
Широкий выбор форм обуславливает техническую простоту и удобство клинического использования продукта в стоматологии, пародонтологии и ЧЛХ.