Непосредственная имплантация с аугментацией кости и немедленной нагрузкой у пациентов, страдающих генерализованным пародонтитом
Благодаря богатому клиническому опыту, накопленному в мировой практике за последние десятилетия, были расширены показания к использованию данного метода, позволяющего добиться значительных успехов при реабилитации стоматологических больных.
Однако малоисследованными остаются особенности подготовки и проведения дентальной имплантации у больных из так называемой группы риска, а именно — пациентов с тяжелой стоматологической или общесоматической патологией.
Проблема генерализованного пародонтита является актуальной в связи с высокой распространенностью заболеваемости среди населения трудоспособного возраста.
Таким пациентам зачастую требуется сложное восстановительное лечение, направленное на устранение дефектов зубных рядов. Эту задачу упрощают новые ортопедические технологии, предусматривающие использование при зубном протезировании в качестве опор интегрированных дентальных имплантатов.
Размещение дополнительных внутрикостных опор помогает стоматологу эффективным и простым способом решить проблему нарушений функции зубочелюстного аппарата.
Одним из приоритетных направлений, требующих дальнейшего изучения, является применение дентальной имплантации у больных генерализованным пародонтитом.
Также на сегодняшний момент не определены критерии отбора и оценки эффективности имплантологического лечения таких пациентов, нет адекватного протокола предоставления данного вида стоматологической помощи вышеуказанной категории пациентов.
Основными проблемами для стоматологов сегодня остаются:
-
наличие остеопоротического процесса в альвеолярной кости, что может негативно отразиться на первичной механической стабильности дентального имплантата;
-
микробный агент, который часто вызывает и постоянно поддерживает деструктивно-воспалительный процесс в тканях пародонта, с последующим развитием осложнений в периимплантном участке;
-
нарушение локальных и системных иммунных факторов защиты организма пациента, которые не позволят достичь устойчивого положительного результата.
К сожалению, часто пациенты попадают в клинику хирургической стоматологии в самом тяжелом состоянии, когда после всестороннего обследования врач принимает решение об удалении всех зубов.
При этом хирурги-стоматологи считают, что болезни пародонта заканчиваются с последним удаленным зубом у пациента. Мы забываем, что остаются проблемы, связанные с микробной контаминацией тканей полости рта, нарушением иммунного ответа и трофики тканей, остеопоротическими процессами в альвеолярных отростках челюстей.
Все вышеперечисленные факторы будут иметь негативное влияние на успешность использования реабилитационных мероприятий у данной категории больных.
Очень важную роль играют такие факторы, как материальное положение пациентов, необходимость оставаться полноценным членом социума и банальные человеческие страхи, связанные с потерей всех зубов, необходимостью проведения серии оперативных вмешательств и перспектива ношения съемных протезов.
Все вышеизложенное диктует необходимость разработки определенного протокола этапных реабилитационных мероприятий для данной категории больных с учетом их требований.
Этапы непосредственной имплантации с аугментацией кости
Сокращение сроков лечения пациентов методом непосредственной имплантации с немедленной нагрузкой — не новость как в научных кругах, так и среди имплантологов.
Частота применения этой методики растет пропорционально появлению на рынке усовершенствованных в технологическом смысле имплантатов и медицинского инструментария для их установки.
Подходящие анатомические условия с оптимальным запасом костной ткани альвеолярного отростка и тела челюсти как в горизонтальном, так и вертикальном направлении делают результат лечения прогнозируемым.
Но даже наличие достаточно хороших анатомических условий и отсутствие абсолютных противопоказаний к имплантации не исключают возникновения проблемных клинических ситуаций, требующих дополнительных исследований.
С появлением методики непосредственной имплантации с немедленной нагрузкой стало возможным сокращение срока лечения, необходимого для заживления лунки экстрагированного зуба с полной регенерацией костной ткани.
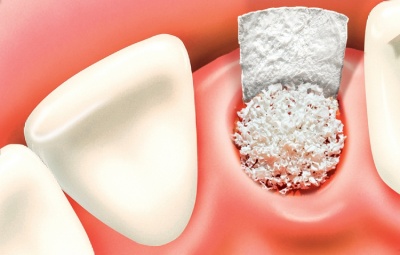
Выбор материала для аугментации кости зачастую определяет успешность всего лечения.
В этом контексте явление остеоинтеграции, как и поведение самих остеопластических материалов, недостаточно изучены. Прогнозируемым результат практически в 100% случаев дает использование аутогенного трансплантата с присущими ему остеогенными, остеоиндуктивными и остеокондуктивными свойствами.
Применение его не всегда возможно из-за нежелания пациента подвергаться дополнительным хирургическим вмешательствам. Для хирурга-стоматолога промедление с необходимостью точного забора материала также не является привлекательным фактором.
Достаточная доступность материала и наличие остеоиндуктивных свойств ксеногенных материалов на различных этапах остеоинтеграции способствовало весьма интенсивному использованию этой категории продуктов в имплантологии.
Остановимся на основных моментах реабилитационных мероприятий и их проблемах.
Непосредственная имплантация
Большинство пациентов хотят сократить не только сроки своего лечения, но и количество оперативных вмешательств. Поэтому метод непосредственной имплантации приобретает высокую популярность не только среди специалистов, но и среди больных.
Клинические исследования Barzilay, Nail и других авторов, проведенные на животных, показали возможность высокого уровня гистологической остеоинтеграции. Успешность данного метода достаточно высока, и составляет, по разным данным, 94-99%.
Однако существует проблема достижения высокой первичной механической стабильности с учетом остеопоротических процессов в кости альвеолярного отростка.
В арсенале хирурга-стоматолога имеется большой выбор имплантационных систем, которые отличаются не только стоимостью, но и особенностями микро- и макроповерхности.
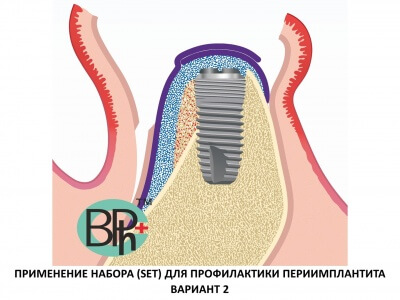
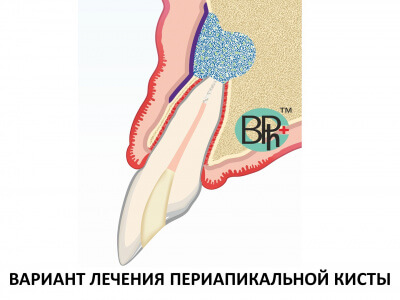
Аугментация и регенерация кости
Чаще всего после удаления зубов у пациентов с генерализованным пародонтитом стоматолог сталкивается с необходимостью аугментации одновременно с установкой имплантата, что затрудняет проведение реабилитационных мероприятий и требует от врача больших затрат, как временных, так и интеллектуальных и физических.
Какие же условия необходимы и какие проблемы могут возникнуть на этом этапе?
Важнейшими условиями являются первичная механическая стабильность имплантата, рациональное его положение с точки зрения предполагаемой нагрузки. Размер и форма дефекта кости должны обеспечивать возможность прочной фиксации имплантата, гарантировать его устойчивость в процессе эксплуатации.
Данные положения являются аксиомой и не требуют особых доказательств, поскольку подтверждены богатым мировым клиническим опытом.
Немедленная нагрузка
Давайте рассмотрим преимущества и недостатки. Основным условием данного этапа реабилитации являет необходимость использования мембран.
Первичное полное закрытие мягкими тканями не считают обязательным, несмотря на наличие публикаций с требованиями правильного и точного использования слизисто-надкостничных лоскутов для полного закрытия костного графта.
Важным аспектом является рациональный выбор временной ортопедической конструкции и варианта ее фиксации. Такой рациональный выбор временной ортопедической конструкции обеспечит стабильное положение имплантатов, их выживаемость, психологический и социальный комфорт пациента на всех этапах реабилитации.
Трудности и проблемы очевидны: немедленная нагрузка с применением аугментации — сложная клиническая процедура, которая увеличивает риск возникновения осложнений и требует от врача-стоматолога высокого профессионализма и временных затрат.
Однако при разумном подходе данная процедура позволяет значительно сократить сроки лечения и количество последующих оперативных вмешательств.
Важен тот факт, что исключается необходимость использования съемных протезов, негативно влияющих на вносимые костные графты и остеоинтеграцию имплантатов, состояние слизистой оболочки и костной ткани альвеолярных отростков челюстей.
Как же минимизировать недостатки и сохранить все преимущества методы?
Результаты отечественных и зарубежных исследований показывают, что высокая успешность реабилитационных мероприятий с использованием метода дентальной имплантации у больных генерализованным пародонтитом достигается при комплексном лечении.
Лечение должно включать этапное использование профессиональных гигиенических мероприятий, фотодинамической терапии, иммуномодулирующих, антиоксидантных и остеотропных препаратов.
Цель комплексного подхода заключается в том, чтобы устранить локальные негативные факторы, добиться полной элиминации вирулентных бактерий и нормализовать функции иммунной и антиоксидантной систем организма.
Применение различных имплантатов в зависимости от типа костной ткани, клинической ситуации, конструкционных особенностей тела имплантата и покрытия поверхности, адекватный подбор костного графта в сочетании с обогащенной аутотромбоцитарной массой и применение соответствующих мембран позволяют проводить имплантацию и аугментацию с высоким процентом успеха.
Для снижения риска дезинтеграции установленных имплантатов, которые вызывают сомнения, нагрузка может быть отсрочена на 7-10 после хирургического этапа.
Выводы
Применение метода непосредственной имплантации с одномоментной аугментацией и непосредственной нагрузкой у пациентов с генерализованным пародонтитом возможно и абсолютно оправдано, поскольку метод сокращает срок полной реабилитации пациента и позволяет существенно повысить качество жизни.
Данная методика требует правильной предоперационной подготовки (включая местное и общее лечение основного заболевания), дифференцированного подхода к методике графтинга и имплантации, а также дифференцированного использования рационального протокола непосредственной нагрузки.
Следование протоколу непосредственной нагрузки требует от врача-стоматолога высокой степени клинического мышления, хирургического мастерства и опыта, поэтому ее сложно рекомендовать для широкого круга специалистов, особенно начинающих.